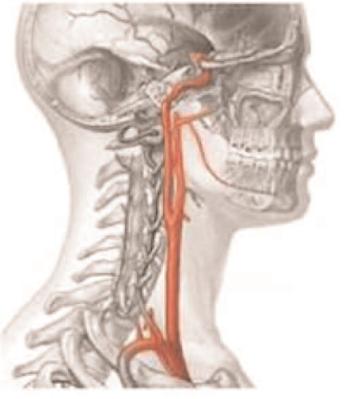
Halsslagader operatie bij CVA of TIA (carotis end arteriëctomie - CEA)
Als u een vernauwde halsslagader heeft, kan een operatie nodig zijn.
Translate instructions
If you wish to view the page on your phone or tablet, then the steps below may not work. Please switch to a desktop computer to translate this website. For translating the text, please follow this instruction:
1. Select the text you want to translate.
2. Choose ‘Vertalen’.
3. Select the language you prefer.
4. You can read and/or listen to the translated text (by Google).
Lees meer
Hoe wordt de diagnose gesteld?
Vaak wordt een vernauwing in de halsslagader vastgesteld tijdens een onderzoek, of nadat iemand een kleine beroerte of een TIA heeft gehad. We spreken van een TIA of een kleine beroerte als de bloedstroom naar de hersenen tijdelijk is verstoord. Dit is bijna altijd het gevolg van een bloedstolsel in een bloedvat in de hersenen. Zulke bloedstolsels kunnen afkomstig zijn van een vernauwing in een van de halsslagaders.
Als er inderdaad zo’n vernauwing zit, zou u door een losgeschoten bloedstolsel opnieuw een TIA of een zwaardere beroerte (een herseninfarct) kunnen krijgen. Een vernauwing in de halsslagader vraagt dus om een zorgvuldige behandeling. Een vernauwing aan een slagader leidt op zichzelf niet tot een TIA of beroerte. Maar als er een bloedstolsel losschiet uit de vernauwing, kan dat stolsel in de bloedsomloop van de hersenen terechtkomen en daar een infarct veroorzaken.
Hoe verloopt de behandeling?
Wanneer opereren?
Voorbereiding
De operatie
Risico's
Wat gebeurt er na de operatie?
Implantaten
Vragen?
Praktische tips
Wat neemt u mee bij een (dag)opname?
Als u voor een (dag)opname naar het ziekenhuis komt, neem dan uw geldig identiteitsbewijs mee. En ook de medicijnen die u thuis gebruikt. Lees goed de folder 'Voorbereiding op een (dag)opname'. Hierin staat een lijstje van zaken die u moet meenemen bij een (dag)opname.
MijnJBZ
Via MijnJBZ kunt u zelf een deel van uw persoonlijke en medische gegevens inzien die in het JBZ over u bekend zijn. Zie ook: Wat kan ik in MijnJBZ zien?
Opleidingsziekenhuis
In het JBZ leiden we verpleegkundigen, coassistenten, artsen en andere zorgverleners op. Dit betekent dat bij uw afspraak soms meerdere zorgverleners aanwezig zijn. En het kan zijn dat u onderzocht of behandeld wordt door een zorgverlener in opleiding. Deze zorgverlener werkt altijd onder supervisie van een gekwalificeerde zorgverlener.
Bekijk uw zorgverzekering
Controleer zelf vóór een afspraak in het JBZ of uw zorg wordt vergoed:
- Bekijk hier met welke zorgverzekeraars het JBZ een contract heeft.
- Het hangt ook af van uw polis of uw zorgverzekeraar alle zorg volledig vergoedt.
- Onze zorg valt voor volwassenen onder het wettelijk eigen risico. Dit betekent dat u ieder jaar eerst een bedrag zelf moet betalen, voordat uw zorgverzekeraar kosten gaat vergoeden.
Gegevens delen
Wilt u dat zorgverleners buiten het Jeroen Bosch Ziekenhuis uw medische gegevens kunnen inzien? Dan moet u het JBZ toestemming geven om uw gegevens beschikbaar te stellen.